Ressources Pour les Cliniciens
Bienvenue au Centre d’identification, d’évaluation et de diagnostic de l’exposition prénatale à l’alcool et du trouble du spectre de l’alcoolisation fœtale (Centre IAD). Le Centre IAD a été développé pour soutenir les professionnels de la santé et des soins connexes dans tous les milieux—soins primaires, soins spécialisés, santé publique, santé mentale, et au-delà—en leur fournissant les outils et ressources les plus récents pour améliorer l’identification précoce, la prise de décision diagnostique et la coordination des références. Que vous commenciez une conversation sur la consommation d’alcool pendant la grossesse ou que vous naviguiez dans un processus de référence complexe, le Centre IAD est votre point d’accès unique aux ressources canadiennes sur le TSAF fondées sur des données probantes.
Identification et intervention précoce
Le trouble du spectre de l’alcoolisation fœtale (TSAF) est un handicap courant et durable, mais il est souvent sous-reconnu et sous-diagnostiqué. L’identification d’un TSAF possible consiste à repérer les personnes ayant été exposées prénatalement à l’alcool (ÉPA) et présentant des comportements pouvant être associés au TSAF. Les professionnels peuvent ensuite les orienter vers les services diagnostiques TSAF appropriés.
L’identification d’un TSAF possible n’est que la première étape : il est essentiel de s’assurer que des services et interventions adaptés au TSAF sont disponibles pour soutenir la personne et son diagnostic.
Une exposition prénatale confirmée à l’alcool (EPA) est souvent nécessaire pour orienter une personne vers une clinique spécialisée en diagnostic. Il n’existe actuellement aucun outil standardisé et validé pour l’identification du TSAF, bien que les critères diagnostiques (traits faciaux caractéristiques, atteinte significative de domaines cérébraux et exposition prénatale à l’alcool) soient bien établis. Les cliniciens se basent sur des entretiens informels, l’observation clinique ou l’utilisation d’outils conçus pour d’autres conditions (p. ex., trouble du déficit de l’attention avec ou sans hyperactivité, anxiété, trauma, expériences négatives durant l’enfance), ainsi que sur l’exposition prénatale à l’alcool possible ou confirmée. Les cliniques peuvent parfois accéder à des informations sur l’EPA auprès d’amis ou de membres de la famille, ou à partir des dossiers de naissance, médicaux et/ou sociaux.
« Le outil le plus efficace est de prendre le temps d’écouter… simplement s’asseoir et écouter. … Pour trop de personnes, c’est la première fois que leur histoire est partagée avec quelqu’un. »
Discussion sur la consommation d’alcool
La confirmation et la documentation de l’exposition prénatale à l’alcool (EPA) sont difficiles et représentent un obstacle majeur à l’identification et au diagnostic précis du TSAF.
Les conversations sont souvent émotionnellement complexes, éthiquement délicates et profondément influencées par la stigmatisation, le traumatisme et la crainte d’être blâmé. Comme pour l’identification du TSAF, les informations sur l’EPA sont recueillies de diverses manières, allant des conversations informelles et des rapports de tiers à l’utilisation de questionnaires ou de listes de contrôle élaborés localement.
La ligne directrice no 405 : Dépistage et counseling sur la consommation d’alcool pendant la grossesse, de la Société des obstétriciens et gynécologues du Canada, recommande que toutes les femmes enceintes soient dépistées pour la consommation d’alcool.
Outils de dépistage de l’alcool
ASSIST: The Alcohol, Smoking and Substance Involvement Screening Test. (Anglais). Un questionnaire de 8 questions utilisé pour dépister l’usage de substances à travers une variété de substances.
TACE-f: Tolerance, agacement, boire au révei. (Anglais). Un questionnaire de 4 questions permettant d’identifier la consommation à risque d’alcool.
TWEAK: Tolerance, Worry, Eye-opener, Amnesia, K/Cut down. (Anglais). Un questionnaire de 5 questions, sur 7 points, utilisé pour évaluer la consommation d’alcool à risque.
AUDIT-C: brief alcohol consumption screener. (Anglais). Un questionnaire d’autoévaluation de 3 questions, sur 12 points, utilisé pour évaluer la consommation d’alcool à risque.
Collecte d’informations sur l’exposition prénatale à l’alcool
Le Lakeland Centre for FASD, Rajani Clinic Training Services, a récemment développé un nouvel ensemble d’outils pour appuyer les cliniques de diagnostic du TSAF dans la collecte d’informations sur l’exposition prénatale à l’alcool (EPA).
- Nouvelle ressource : un ensemble d’outils pour soutenir la collecte d’EPA dans les cliniques de diagnostic du TSAF. (Anglais | Français). Disponible sur demande auprès de Rajani Clinic Training Services. Un outil de dépistage et d’identification fondé sur des données probantes, conçu pour établir des pratiques cohérentes et partager des stratégies pratiques pour faciliter la discussion et la vérification de l’historique du client.
Naviguer dans les discussions sur la consommation d’alcool pendant la grossesse
Les ressources et conseils actuels soulignent l’importance de l’expérience pour aborder les conversations sur l’alcool et la grossesse, qui peuvent être sensibles et complexes. Les mentors plus expérimentés peuvent être d’un grand soutien pour ceux ayant moins d’expérience. Avoir des discussions fréquentes avec toutes les familles constitue un bon moyen de réduire la stigmatisation liée à la consommation d’alcool pendant la grossesse et de normaliser la conversation.
« Alcohol in pregnancy is everyone’s business »
« Asking questions about alcohol in pregnancy »
« Recording alcohol use in pregnancy »
Les conversations sur l’alcool et la grossesse devraient se faire en langage clair, où l’information est présentée de différentes façons (p. ex., graphiques, schémas, vidéos, statistiques). Offrez aux personnes et aux familles le choix de la manière dont elles souhaitent recevoir l’éducation et l’information, et avec qui—y compris des options en personne ou virtuelles, selon leurs préférences et leur confort.
Conseils pour aborder les conversations sur la consommation d’alcool pendant la grossesse:
Prioriser le sentiment de sécurité.
- Assurez la sécurité par l’aménagement physique de la clinique (p. ex., flexibilité pour l’adaptation sensorielle), les considérations culturelles et le choix du client quant à la manière et au moment de recevoir l’information.
Être direct, mais compatissant.
- L’honnêteté et la franchise découlent d’une approche compatissante et sans jugement ; il s’agit de travailler dans une perspective de planification pour l’avenir, plutôt que de se concentrer sur les problèmes et/ou le passé.
- Déterminer le niveau de connaissance du client sur le TSAF au début de toute conversation ; être conscient que chaque personne a une histoire, et que cette histoire peut comporter des traumatismes potentiels.
Se concentrer sur l’écoute et le respect.
- Les conversations autour du TSAF nécessitent une connexion : prendre le temps de créer des relations significatives, écouter, normaliser les situations difficiles de la vie, affirmer la décision de chercher un diagnostic, traiter la consommation d’alcool comme toute autre information sur la nutrition ou l’histoire médicale, et se concentrer sur les interventions, les thérapies et les soutiens qui renforcent les compétences, tout en identifiant les soutiens pour les limites.
- Se rappeler que l’objectif est de trouver des moyens de soutenir l’individu, la famille, l’école et la communauté.
Outils et ressources pour l’identification du TSAF
- Nouvelle ressource : Un kit d’outils pour appuyer la collecte des informations sur EPA dans les cliniques de diagnostic du TSA (Anglais | Français). Disponible sur demande auprès de Rajani Clinic Training Services. Un outil de dépistage et d’identification fondé sur des données probantes, conçu pour établir des pratiques cohérentes et partager des stratégies pratiques pour faciliter les conversations et la vérification de l’historique du patient.
- Discuter du TSAF / d’autres troubles cérébraux avec les enfants, adolescents et adultes (Anglais). Une ressource pour introduire le sujet du TSAF auprès des familles et des individus.
- Outil d’exploration FASCETS (Anglais). Un outil pour explorer la neurodiversité du client. Veuillez noter que l’accès à l’outil est restreint et nécessite la complétion de la formation.
- Outils « Two-Eyed Seeing » pour le dépistage, l’évaluation, l’intervention et la prévention (Anglais). Inspirés par les aînés mi’kmaq, les outils Two-Eyed Seeing (TES) intègrent une perspective de guérison traditionnelle dans le processus d’évaluation médicale. Cela inclut Medicine Wheel Developmental History tool— un outil d’entretien semi-structuré qui permet aux mères de raconter leur histoire.
- Outil de dépistage neurocomportemental (Anglais). Un outil de dépistage bref dans lequel les caractéristiques primaires et secondaires sont évaluées sur une échelle de 0 à 5. Non spécifique au TSAF.
Ressources sur les conversations et le soutien concernant l’EPA
- Poser des questions sur l’exposition prénatale aux substances chez les populations pédiatriques : une trousse à l’intention des cliniciens travaillant avec les enfants et les familles. (Anglais) (2024). Une trousse sur la manière de poser des questions concernant l’EPA, incluant des guides rapides sur quand poser les questions, comment les poser et pourquoi cela est important.
- La conversation sur la prévention. (Anglais). Un programme de formation en ligne pour soutenir les intervenants de première ligne dans la conduite de discussions de soutien et sans jugement sur la consommation d’alcool pendant la grossesse.
- Identifier les meilleures pratiques pour le TSAF. (Anglais | Français). Un cours de formation en ligne comprenant des ressources sur la façon d’identifier et de dépister les personnes atteintes de TSAF, ainsi que des stratégies pour soutenir ces personnes afin qu’elles atteignent des résultats de santé optimaux.
- Manuel numérique sur les programmes d’accompagnement global. (Anglais | Français). (2023). Un manuel numérique conçu pour soutenir la création et le maintien de programmes d’accompagnement global pour les personnes enceintes et/ou en début de parentalité ayant des problèmes liés à l’usage de substances ou d’autres préoccupations.
L’identification et les discussions autour de la consommation d’alcool, de la grossesse et du TSAF ne se font pas de manière isolée. Des conversations peuvent également porter sur la prévention, l’allaitement et d’autres sujets connexes. Pour plus d’informations, voir Prevention – CanFASD.
Voies de référence
Un référencement efficace permet un diagnostic rapide et l’accès à des services et soutiens appropriés pour les personnes touchées par le trouble du spectre de l’alcoolisation fœtale (TSAF). Cependant, les parcours de référence sont fragmentés à travers le Canada. Les cliniques ont des critères d’admissibilité, des exigences en matière de documents et des délais d’attente différents. Les familles et les personnes concernées peuvent avoir du mal à comprendre où se rendre, à quoi s’attendre et combien de temps le processus prendra; dans de nombreux cas, le soutien pour naviguer dans ces systèmes peut incomber aux cliniciens.
Cette page Web a été conçue pour aider les fournisseurs de soins de santé, de services sociaux et les professionnels de la santé alliée à naviguer efficacement dans les parcours de référence pour le diagnostic du TSAF.
Voies de référence.
La première étape pour référer quelqu’un pour un diagnostic de TSAF consiste à comprendre les critères/exigences d’admissibilité de la clinique ou du parcours de référence, qui peuvent inclure:
- Région (p. ex., certaines cliniques n’acceptent que les références provenant de leur communauté locale)
- Âge (p. ex., cliniques réservées aux enfants ou aux adultes uniquement)
- Personne effectuant la référence (p. ex., certaines cliniques acceptent l’auto-référence, s’appuient sur des prestataires de services ou ont leur propre processus de référence)
- Service ou programme (p. ex., certaines références nécessitent la participation à un programme pertinent pouvant préparer à l’évaluation et favoriser des approches coordonnées et globales)
Certaines cliniques peuvent utiliser des formulaires de référence accessibles au public, tandis que d’autres nécessitent un contact direct par téléphone ou par courriel. Les parcours de référence varient selon la clinique, le réseau et la région du Canada, mais la collecte d’historique et d’informations constitue une première étape importante du processus d’évaluation.
Soutien communautaire, réseaux et ressources pour le TSAF.
Veuillez noter que cette liste n’est pas exhaustive, car de nombreuses régions et communautés plus petites disposent de leurs propres organismes.
- Manitoba: Manitoba FASD Network
- Ontario: FASD ONE and FASD / TSAF – Ontario
- Newfoundland and Labrador: fasd NL
- PEI: Le fasd NL – Atlantic Community Network Blog réunit également des personnes provenant des provinces des provinces de l’Atlantique (Nouvelle- Écosse, Nouveau-Brunswick, Île-de-Prince- Édouard, Terre-Neuve-et-Labrador).
- Nouvelle- Écosse: Fetal Alcohol Nova Scotia (FANS)
- Nouveau-Brunswick: NB FASD Centre of Excellence – Vitalité | Francophone leader serving its communities
- Saskatchewan: FASD Network of Saskatchewan
- Alberta: FASD Alberta
- Colombie-Britannique: FASD Society For BC – The Asante Centre PLEA Community Services
- Territoires du Nord-Ouest: Fetal Alcohol Spectrum Disorder | Foster Family Coalition
- Yukon: FASSY
- Nunavut: Piruqatigiit Resource Centre
CanFASD a également dressé une liste des organismes et services locaux pour les aidants et les communautés.
Pour plus de ressources destinées aux personnes atteintes de TSAF et à leurs familles, veuillez consulter le Centre d’identification, d’évaluation et de diagnostic pour les personnes atteintes de TSAF, les aidants et les plaideurs.
Diagnostic et lignes directrices cliniques
Le diagnostic du trouble du spectre de l’alcoolisation fœtale (TSAF) constitue une étape essentielle pour s’assurer que les personnes reçoivent les soins, le soutien et la compréhension nécessaires à leur épanouissement. Le processus diagnostique implique une évaluation complète du fonctionnement neurodéveloppemental, des caractéristiques physiques et des antécédents d’exposition prénatale à l’alcool (EPA), guidée par des critères reconnus à l’échelle nationale. Cette section fournit aux professionnels de la santé les outils et les ressources pour naviguer dans la complexité du diagnostic du TSAF à tous les âges, de l’enfance à l’âge adulte.
L’objectif de cette page est de fournir des lignes directrices fondées sur des données probantes et des outils pratiques afin de soutenir un diagnostic précis et rapide du TSAF.
Ressources:
- Lignes directrices pour l’évaluation et le diagnostic du TSAF (Anglais | Français). Publié en 2016, Trouble du spectre de l’alcoolisation fœtale : lignes directrices pour le diagnostic tout au long de la vie (Anglais | Français) fournit des critères diagnostiques fondés sur des données probantes pour aider les équipes multidisciplinaires tout au long du processus de diagnostic. Résumé exécutif | Annexe 1
- Formation d’équipes multidisciplinaires pour le diagnostic du TSAF (Anglais | Français). Ce programme de formation en ligne sur le TSAF, basé sur Trouble du spectre de l’alcoolisation fœtale : lignes directrices pour le diagnostic tout au long de la vie (Anglais | Français), a été développé pour aider les professionnels à apprendre les processus et procédures, et à développer les compétences nécessaires pour être des membres efficaces d’une équipe de diagnostic multidisciplinaire.
- Trouble du spectre de l’alcoolisation fœtale TSAF. (French). Un site Web fournissant des ressources et des conseils sur le diagnostic du TSAF selon Trouble du spectre de l’alcoolisation fœtale : lignes directrices pour le diagnostic tout au long de la vie.
- The CanFASD Diagnostic App. (Anglais). Un outil de point de service pour appuyer la prise de décision clinique, basé sur l’algorithme de diagnostic de Trouble du spectre de l’alcoolisation fœtale : lignes directrices pour le diagnostic tout au long de la vie. Conçu pour une utilisation sur iPad.
- Outils « Deux Regards » pour le dépistage, l’évaluation, l’intervention et la prévention. (Anglais.) Inspirés par les aînés Mi’kmaq, les outils « Deux Regards » (TES) intègrent une perspective de guérison traditionnelle dans le processus d’évaluation médicale.
Qui fait partie de l’équipe de diagnostic ?
Tout au long de la vie des clients, différents membres de l’équipe sont recommandés.
Nourrissons (moins de 18 mois):
- Pédiatre / médecin
- Spécialiste du développement de l’enfant ayant les compétences pour réaliser des évaluations physiques et fonctionnelles (par ex., orthophoniste, physiothérapeute, ergothérapeute, psychologue clinicien)
Enfants d’âge préscolaire (18 mois à 5 ans):
- Pédiatre / médecin
- Ergothérapeute
- Orthophoniste
- Psychologue
Enfants d’âge scolaire (6 ans jusqu’à la majorité):
- Pédiatre / médecin ayant une expertise en TSAF et en diagnostic différentiel
- Ergothérapeute
- Orthophoniste
- Psychologue
Adultes:
- Médecin
- Psychologue
- Orthophoniste / psychologue ayant une expertise en évaluation du langage
Il y a également des avantages à inclure d’autres membres dans l’équipe clinique, tels que : des personnes ayant une expérience vécue (p. ex., dans le cadre d’un programme de mentorat par les pairs), des interprètes culturels, des membres expérimentés de l’équipe qui encadrent les nouveaux arrivants, des travailleurs sociaux, des conseillers en dépendance, des intervenants du système judiciaire, des fournisseurs de services de santé mentale, des coordonnateurs de clinique et des soutiens pour les clients (p. ex., un intervenant TSAF). Travailler avec les mères, les familles, les individus et les aidants comme collaborateurs dans le processus de soins est d’une importance cruciale.
Diagnostics et désignations à la fin de l’évaluation
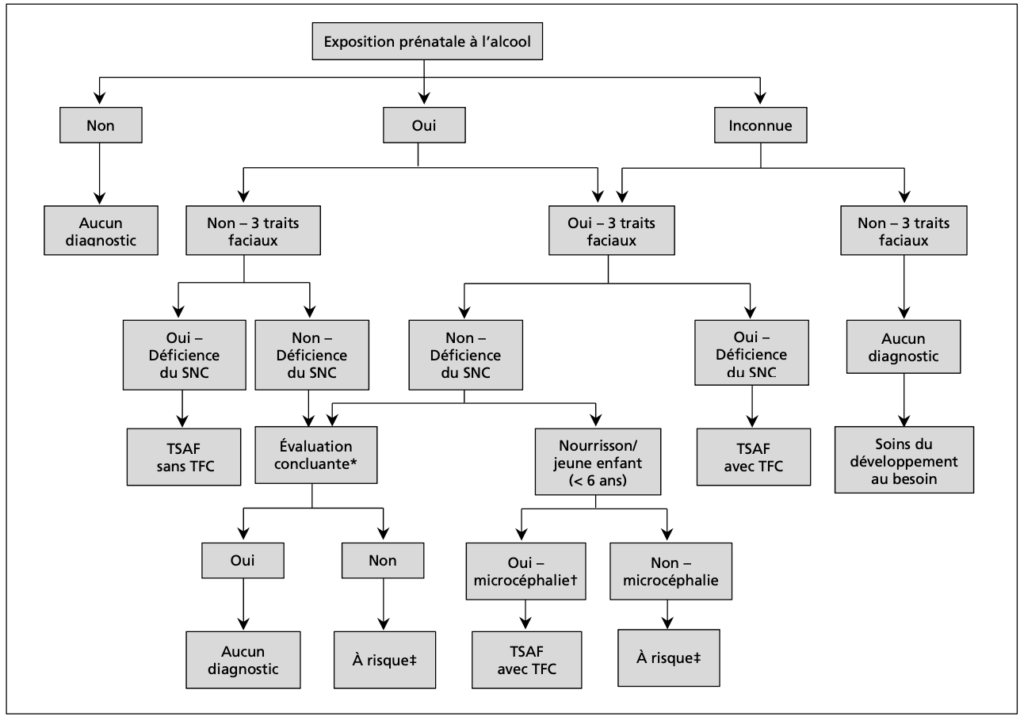
Il existe quatre décision diagnostiques possibles à la suite d’une évaluation du TSAF. Cette section présente un aperçu des critères, mais des explications supplémentaires pour chacun d’eux sont fournies ci-dessous.
Diagnostic: TSAF avec traits faciaux sentinelles.
Critères:
- Trois traits faciaux sentinelles, spécifiques à l’exposition prénatale à l’alcool (EPA).
- EPA confirmée ou inconnue.
- Atteinte dans trois (ou plus) domaines cérébraux (et microcéphalie chez les nourrissons et les jeunes enfants).
Diagnostic: TSAF sans traits faciaux sentinelles.
Critères:
- Atteinte dans trois (ou plus) domaines cérébraux.
- EPA confirmée.
Désignation : À risque de trouble du développement neurologique et de TSAF, associé à l’exposition prénatale à l’alcool.
Veuillez noter qu’il ne s’agit pas d’un diagnostic. Il s’agit d’une désignation attribuée lorsque, pour diverses raisons, les personnes ne peuvent pas ou n’ont pas complété le processus diagnostic complet. Les personnes portant cette désignation doivent être réévaluées au moment approprié.
Critères:
- EPA confirmée.
- Il existe des preuves d’un trouble neurodéveloppemental et une explication plausible indiquant pourquoi l’évaluation n’a pas fourni de preuves suffisantes d’un déficit neurodéveloppemental OU Les individus présentant les trois caractéristiques faciales sentinelles, mais n’ayant pas de déficits dans trois (ou plus) des domaines neurodéveloppementaux ou une véritable microcéphalie chez les nourrissons et jeunes enfants.
Cette désignation n’est jamais considérée lorsque l’exposition EPA est confirmée comme étant absente.
Aucun diagnostic ni désignation.
Les individus ne répondent pas aux critères.
Le processus d’évaluation peut se dérouler selon l’algorithme diagnostique suivant :
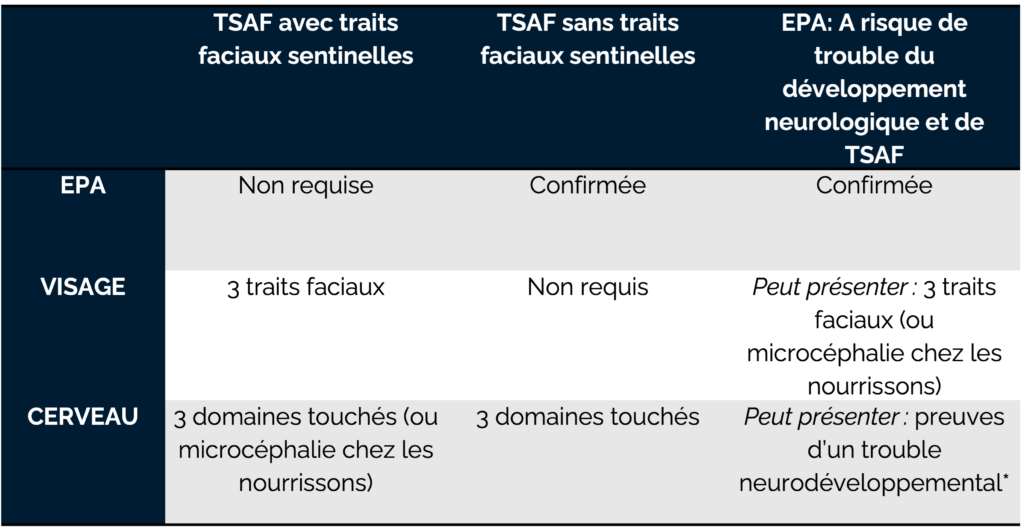
Critères diagnostiques du TSAF
En raison de la complexité, une équipe multidisciplinaire collabore pour réaliser l’évaluation du TSAF.
Le diagnostic de TSAF inclut une évaluation dans trois domaines: les domaines cérébraux neurodéveloppementaux, les caractéristiques faciales et la confirmation d’une exposition prénatale à l’alcool suffisante pour être associée à un déficit neurodéveloppemental.
Ces critères sont résumés dans le tableau suivant :
* La désignation « à risque » est envisagée si une personne a une EPA confirmée, et:
- Preuves d’un trouble neurodéveloppemental et explication plausible indiquant pourquoi l’évaluation n’a pas révélé d’atteinte dans trois domaines ou plus
- 3 traits faciaux sans atteinte dans trois domaines ou microcéphalie véritable chez les nourrissons et jeunes enfants.
Remarque: la croissance, les anomalies congénitales, les comorbidités, les malformations à la naissance, les troubles sensoriels, le sommeil et d’autres facteurs pré et postnataux doivent tous être consignés s’ils sont présents.
1. L’évaluation neurodéveloppementale
Les clients peuvent répondre aux critères pour un diagnostic de TSAF s’ils présentent une atteinte significative (‑2 écarts-types par rapport à la moyenne) dans trois (ou plus) des dix domaines cérébraux neurodéveloppementaux spécifiques.
1. Compétences motrices.
Atteinte des compétences motrices fines, motrices globales, graphomotrices ou de l’intégration visuomotrice.
2. Neuroanatomie / Neurophysiologie.
Petite taille de la tête, trouble convulsif ou autres anomalies structurelles du cerveau associées à l’exposition prénatale à l’alcool (lorsque d’autres étiologies ont été exclues).
3. Cognition.
Difficultés dans le fonctionnement intellectuel, c.-à-d. le raisonnement, la résolution de problèmes, la planification et/ou la compréhension d’idées complexes (p. ex., le concept abstrait du temps ou de l’argent). Bien que le quotient intellectuel (QI) puisse être mesuré dans ce domaine, il n’a pas été reconnu comme une estimation fiable des capacités fonctionnelles en raison de la large gamme de scores de QI observée chez les personnes atteintes de TSAF.
4. Langage.
Difficultés avec le langage de base, le langage réceptif, le langage expressif ou les compétences linguistiques de niveau supérieur (p. ex., un individu peut bien parler sans saisir pleinement le contenu de la discussion).
5. Rendement scolaire.
Difficultés en lecture, en mathématiques et/ou en expression écrite, à condition que la personne ait eu une exposition suffisante et constante à l’enseignement académique avant l’évaluation.
6. Mémoire.
L’atteinte peut concerner la mémoire globale, la mémoire verbale et/ou la mémoire visuelle ; des écarts peuvent également exister entre la mémoire verbale et non verbale.
7. Attention.
Difficultés à maintenir l’attention, à se concentrer sélectivement et à résister aux distractions.
8. Fonctions exécutives, incluant le contrôle des impulsions et l’hyperactivité.
Atteinte des compétences de haut niveau nécessaires pour atteindre des objectifs à long terme, incluant la mémoire de travail, l’inhibition/contrôle des impulsions, l’hyperactivité, la planification et la résolution de problèmes, ou la flexibilité cognitive et la capacité à s’adapter.
9. Régulation affective.
Dysrégulation de l’humeur à long terme (c.-à-d. non en réponse aux événements de la vie) répondant aux critères du DSM-5 pour le trouble dépressif majeur (avec épisodes récurrents), le trouble dépressif persistant, le trouble disruptif de régulation de l’humeur, le trouble anxieux de séparation, le mutisme sélectif, le trouble anxieux social, le trouble panique, l’agoraphobie ou le trouble anxieux généralisé.
10. Comportement adaptatif, compétences sociales ou communication sociale.
Atteinte du langage social, des compétences en communication sociale ou des compétences pragmatiques, incluant la vulnérabilité sociale à la manipulation, la difficulté à comprendre les limites personnelles ou l’immaturité émotionnelle.
Ressources:
- Annexe F de Trouble du spectre de l’alcoolisation fœtale : lignes directrices pour le diagnostic tout au long de la vie
2. Measurement des traits faciaux
Bien que généralement moins de 10 % des personnes atteintes de TSAF présentent les trois traits faciaux sentinelles, ceux-ci constituent des indicateurs importants de l’exposition prénatale à l’alcool (EPA) et seront affectés si l’exposition a eu lieu durant la période critique du développement fœtal. Les traits faciaux sentinelles du TSAF sont:
- Fentes palpébrales courtes (inférieures au 3ᵉ percentile ou à 2 écarts-types en dessous de la moyenne. Les détails sont disponibles à l’Annexe 1 des lignes directrices canadiennes pour le diagnostic du TSAF tout au long de la vie)
- Philtrum lisse (noté 4 ou 5 sur l’échelle de 5 points du University of Washington Lip-Philtrum Guides)
- Lèvre supérieure fine (notée 4 ou 5 sur l’échelle de 5 points du University of Washington Lip-Philtrum Guides)
Remarque: Les nourrissons et jeunes enfants présentant les trois traits faciaux sentinelles ainsi qu’une microcéphalie peuvent recevoir un diagnostic formel de TSAF avec traits faciaux sentinelles, même s’ils n’ont pas encore atteint les critères d’atteinte neurodéveloppementale significative.
Ressources:
- FAS DPN Diagnostic Tools: Logiciel de University of Washington qui calcul les valeurs d’écart-type.
- MorpheusQ App: Un outil pour aider à la mesure des traits faciaux, à utiliser dans l’identification du TSAF.
3. Confirmation de l’exposition prénatale à l’alcool (EPA)
Il a été démontré que les effets de l’EPA varient selon le sexe, l’ethnicité, les antécédents, la génétique, le moment de la consommation, la fréquence et la quantité — et il est probable qu’il existe plusieurs mécanismes par lesquels l’alcool influence le développement fœtal. (Pour plus d’informations, voir l’Annexe 1 (p. 14) de Trouble du spectre de l’alcoolisation fœtale : lignes directrices pour le diagnostic tout au long de la vie.)
Aucune quantité d’alcool n’est sécuritaire pendant la grossesse.
Cela signifie qu’il n’existe pas de valeur seuil définitive pour l’EPA permettant de diagnostiquer le TSAF. Par conséquent, il y a trois issues possibles lors de l’évaluation de la suffisance de l’exposition prénatale à l’alcool pour être associée à un déficit neurodéveloppemental :
1. L’exposition prénatale à l’alcool est confirmée par une source fiable.
L’évaluation diagnostique peut se poursuivre. Un diagnostic de TSAF, une désignation « à risque » ou l’absence de diagnostic sont tous des résultats possibles.
2. L’exposition prénatale à l’alcool est confirmée comme étant absente par une source fiable.
S’il n’y a pas eu d’EPA, le diagnostic ne peut pas être un TSAF.
3. L’exposition prénatale à l’alcool est inconnue.
Les individus peuvent toujours recevoir un diagnostic de TSAF si l’EPA est inconnue ET si les trois traits faciaux sont présents.
Les informations sur l’EPA peuvent être obtenues de différentes manières. Rajani Clinic Training Services a récemment développé A Toolkit to Support PAE Collection in FASD Diagnostic Clinics, qui peut être utile. D’autres méthodes peuvent inclure celles énumérées ci-dessous.
Pour ces raisons, le processus diagnostique doit inclure un examen physique complet, ainsi que la compilation de l’histoire sociale et médicale. Cela comprend la dose d’alcool consommée (c.-à-d. le nombre et les types de boissons), ainsi que la fréquence et les modes de consommation.
Pour d’autres ressources et discussions sur l’exposition prénatale à l’alcool, veuillez consulter l’onglet Identification et intervention précoce.
Rapport d’évaluation et recommandations
Une fois l’évaluation et le diagnostic terminés, l’équipe diagnostique résume les résultats dans un rapport médical accompagné de recommandations pour les interventions et le soutien.
Le format du rapport peut varier selon les cliniques, mais les éléments suivants devraient y figurer:
- Raison de l’orientation du client vers la clinique
- Aperçu du processus de diagnostic du TSAF
- Résumé des résultats de l’évaluation :
- Examen physique (y compris les mesures faciales)
- Résumé de l’évaluation psychologique
- Résumé de l’évaluation en orthophonie / langage / communication
- Résumé de l’évaluation en ergothérapie
- Résumé de l’histoire et de la situation actuelle du client, sans divulguer d’informations trop sensibles ou privées
- Diagnostic :
- Diagnostic TSAF pertinent
- Autres comorbidités, telles que :
- Diagnostic d’attention
- Santé mentale, dépression, anxiété, etc.
- Difficultés d’apprentissage
- Troubles de la communication
- Difficultés de fonctionnement adaptatif
- Problèmes de santé
- Points forts identifiés du client
- Les recommandations devraient être au maximum de 10 afin de réduire la confusion et d’augmenter la confiance de la famille. Ces recommandations doivent être formulées conjointement par l’équipe multidisciplinaire.
Les informations détaillées sur la manière dont le diagnostic a été établi doivent être conservées par la clinique au cas où le diagnostic devrait être réexaminé à l’avenir. Les cliniques peuvent également créer un rapport supplémentaire en langage clair et simplifié à titre de résumé pour les clients et les familles, ou rédiger des lettres d’accompagnement que les familles peuvent utiliser pour la défense de leurs droits (p. ex., une lettre expliquant le diagnostic et les soutiens nécessaires à l’école du client).
Exemples de recommandations:
- La famille peut se rapprocher des services locaux de soutien au TSAF pour s’informer sur le TSAF et assurer le suivi des recommandations.
- Partager ce rapport avec le médecin de famille, l’école ou les services de soutien qui assistent le client.
- Consulter le médecin de famille concernant les médicaments appropriés à leurs besoins. Il est possible de se référer à l’Algorithme médicamenteux pour le TSAF (Anglais| Francais).
- Commencer à planifier la transition vers l’âge adulte et prendre en considération :
- La demande de financement pour handicap
- La création d’un plan de transition
- L’exploration des options postsecondaires
- Le développement des compétences de vie
- Prendre en compte la contraception et l’éducation sexuelle
- Mettre à jour les examens auditifs et oculaires chaque année
Certaines familles éprouvent un sentiment d’impuissance du type « et maintenant ? » après le diagnostic. L’objectif de la rencontre d’évaluation et de tout suivi devrait être de réduire cette expérience. Les relations de soutien avec les prestataires de services doivent se maintenir avant, pendant et après le diagnostic.
Lors de la discussion des résultats de l’évaluation, il convient de prévoir du temps pour parler des interventions, des soutiens et des prochaines étapes. Il est possible de revenir à votre calendrier/cheminement initial et de réexaminer les questions déjà répondues, celles qui ont pu être oubliées, ainsi que toutes nouvelles questions qui pourraient se présenter. Les cliniques peuvent également envisager une politique de porte ouverte permettant aux familles de revenir à la clinique si et quand elles ont besoin de soutien.
Pour plus d’informations sur les services et soutiens, veuillez consulter la page Ressources et services destinés aux patients et aux familles.
Remarque sur l’épuisement professionnel des prestataires de services, la fatigue de compassion et l’autosoins
Travailler avec des personnes vivant avec le TSAF, des traumatismes et d’autres expériences de vie peut être exigeant sur les plans mental et émotionnel. L’évaluation requiert de la flexibilité, de la patience et de l’attention. Il a été démontré que les aidants de personnes atteintes de TSAF (ou possiblement atteintes de TSAF) présentent des niveaux de stress et des problèmes de santé beaucoup plus élevés que les aidants d’autres enfants ayant des troubles neurodéveloppementaux.
De plus, lorsqu’on aide les autres, les bénéfices des actions de soutien peuvent sembler lointains. Les soins liés au TSAF s’inscrivent dans le long terme ; les changements significatifs peuvent être graduels et progressifs, et les véritables retombées de votre soutien peuvent être difficiles à observer à un moment donné.
En tant que clinicien(ne), il est important de reconnaître et de reconnaître explicitement l’épuisement professionnel ainsi que la fatigue de compassion chez vous-même et chez les personnes proches aidantes avec lesquelles vous travaillez.
L’épuisement professionnel et la fatigue de compassion sont des formes d’épuisement physique, émotionnel et/ou mental. Les stratégies pour en atténuer les effets et prioriser l’autosoins varieront d’une personne à l’autre.
Réfléchissez à vous-même et à l’impact que votre travail a sur vous. Pouvez-vous reconnaître des signes potentiels d’épuisement professionnel et de fatigue de compassion?
- Ressentir une motivation limitée, comme si vous aviez du mal à trouver un sens à vos actions ou que vous étiez au-delà du point où vous pouvez encore vous investir.
- Se sentir dépassé(e)
- Se sentir isolé(e) ou s’isoler soi-même
- Voir vos relations personnelles affectées
- Perdre confiance en votre travail et en vos compétences
- Changements dans votre sentiment de pouvoir compter sur vous-même et sur les autres
- Changements dans vos croyances et votre vision du monde (par exemple, remettre en question votre choix de carrière)
- Changements dans votre sentiment de sécurité
Reconnaître les signes d’épuisement professionnel et de fatigue de compassion est une étape importante pour répondre à vos besoins. Il est essentiel de réfléchir à ce que vous ressentez et de prendre des mesures intentionnelles pour donner la priorité à votre propre bien-être.
Bien que nous ayons tous des besoins différents, considérez les stratégies suivantes pour vous prioriser:
Stratégies physiques:
Prenez soin de votre corps grâce à un sommeil adéquat, une alimentation équilibrée et une activité physique régulière.
Stratégies psychologiques et émotionnelles:
Établissez des limites et travaillez avec des professionnels pour maintenir votre santé mentale. Cela inclut également de faire de l’autosoins une priorité.
Stratégies spirituelles:
Reconnectez-vous au sens de votre vie par ce qui vous parle et vous dépasse, comme l’écriture dans un journal, les voyages, la méditation, l’engagement communautaire, etc.
Stratégies relationnelles:
Lutte contre l’isolement en entretenant vos relations ; visitez régulièrement vos amis et les membres de votre communauté et interagissez avec ceux qui vous entourent.
Stratégies de plaisir et de satisfaction:
Investissez du temps pour vous-même : participez à des activités de loisirs en dehors du travail qui vous apportent satisfaction, gratification et bien-être. Cela peut aussi inclure l’apprentissage de nouvelles compétences et l’expérimentation de nouvelles expériences.
Stratégies professionnelles:
Participez à des activités de travail qui augmentent votre sentiment de satisfaction, d’efficacité et d’accomplissement, comme le perfectionnement professionnel ou le débriefing d’incidents. Cela peut également inclure le mentorat avec des professionnels expérimentés en TSAF et la gestion de l’équilibre travail-vie personnelle.
Ressources pour l’autosoins
- Lorsque compassion rime avec souffrance (Francais) (2014) : un manuel qui fournit des définitions, des informations et des stratégies pour prévenir l’épuisement professionnel, le traumatisme indirect et le traumatisme secondaire.
- Skovholt Practitioner Professional Resiliency and Self-Care Inventory. (Anglais.) un outil d’auto-évaluation pour les professionnels permettant d’explorer et de comprendre leur épuisement professionnel et/ou leur fatigue de compassion.
Ressources d’apprentissage continu pour la gestion d’une clinique de diagnostic TSAF
Au fur et à mesure que nous en apprenons davantage sur l’exposition prénatale à l’alcool et le TSAF, les meilleures pratiques en matière d’évaluation, de prise en charge et de prestation de services évolueront et se modifieront. La meilleure façon de rester informé(e) des pratiques actuelles consiste à se connecter avec d’autres professionnels du domaine.
De nombreux événements et organisations travaillent activement à éduquer et à mettre à jour nos connaissances.
Pratiques recommandées pour la gestion d’équipe en Clinique
- Se réunir au moins une fois par an pour discuter des préoccupations, des réussites et passer en revue les documents (par exemple, le Cadre de compétences créé par Rajani Clinic Training Services)
- Offrir des opportunités de formation
- S’impliquer dans la recherche
- Soutenir le coordinateur de la clinique en fournissant une bonne formation et des conseils sur les préférences liées aux processus de la clinique
La base de données nationales sur le TSAF
CanFASD a lancé la première base de données complète sur le TSAF au monde, offrant un aperçu essentiel du profil des personnes vivant avec le TSAF.
Cette base de données collecte des informations en temps réel provenant des cliniques de diagnostic TSAF à travers le Canada, contribuant à éclairer les politiques et les pratiques à l’échelle nationale. Les informations issues de la base de données sont également renvoyées à chaque clinique de diagnostic afin de les aider à guider et soutenir leur propre travail.
Les cliniques de diagnostic font aussi partie de la Communauté de pratique de la Base de données nationale sur le TSAF, favorisant le mentorat et la collaboration entre les cliniques à travers le Canada.
Lakeland Centre for FASD, Rajani FASD Diagnostic Clinic Training Services
Le Lakeland Centre for FASD et les Rajani FASD Diagnostic Clinic Training Services offrent de nombreuses ressources éducatives, telles que leur Cadre de compétences pour les cliniques de diagnostic TSAF, ainsi que des formations continues pour les cliniques de diagnostic TSAF à travers le Canada, adaptées à leurs besoins spécifiques.
Cette clinique œuvre depuis 2002 et continue de s’adapter et d’évoluer en fonction des nouvelles recherches, des meilleures pratiques et des changements dans le domaine. Les Rajani FASD Diagnostic Clinic Training Services organisent également une réunion annuelle pour toutes les cliniques de diagnostic TSAF de l’Alberta.
Association professionelle CanFASD
CanFASD offre plusieurs niveaux d’adhésion, notamment Individuelle, Affiliée et Juridictionnelle. L’association individuelle est divisée en association professionnelle et association personnelle. Avec une association professionnelle, vous pouvez rester à jour sur les recherches et les opportunités d’apprentissage actuelles. Parmi vos avantages:
- Accès à l’annuaire des membres CanFASD: Connectez-vous avec nos plus de 200 membres de la communauté et choisissez si vous souhaitez rejoindre la liste !
- Accès à des événements réservés aux membres, comme notre série Research Conversations
- Mises à jour en temps réel sur les projets pour rester informé(e)
- Bulletins bi-hebdomadaires avec des nouvelles et des histoires exclusives
- Opportunités de recherche pour promouvoir votre projet auprès de notre réseau ou découvrir des projets auxquels vous pouvez participer
Et bien plus encore!
The Biennial Canada FASD Conference
La Conférence canadienne sur le TSAF accueille des chercheurs, des proches aidants, des personnes ayant une expérience vécue, des décideurs et des professionnels de partout au Canada et à l’étranger pour partager connaissances et perspectives sur le TSAF. Cet événement est organisé dans différentes régions du Canada afin de donner à chacun la possibilité d’y participer.
Pour rester informé(e), inscrivez-vous à la liste de diffusion!
FASD Ontario Network of Expertise (FASD ONE)
Si vous êtes en Ontario, vous pouvez rejoindre la Communauté de pratique FASD ONE. FASD ONE vise à mettre en relation les personnes vivant avec le TSAF, les proches aidants et les professionnels avec des services et des soutiens, tout en favorisant le transfert de connaissances et le développement de ressources.
Pour approfondir vos connaissances:
Webinaires
Understanding the FASD Diagnosis. (anglais, sous-titres français générés automatiquement disponibles)
Documents thématiques
Des documents résumant les enjeux clés liés au diagnostic du TSAF comprennent :
Why FASD Diagnostic Assessment is Important (2023)
Ce document thématique souligne l’importance d’une évaluation diagnostique du TSAF pour soutenir et améliorer les résultats chez les personnes diagnostiquées et leurs familles.
Diagnostic Assessment of Preschoolers with Prenatal Alcohol Exposure (2023)
L’évaluation diagnostique des enfants d’âge préscolaire offre une occasion précoce d’identifier les jeunes enfants à risque de difficultés comportementales et d’apprentissage et de leur fournir des interventions appropriées, mais l’identification et l’évaluation à cet âge peuvent être difficiles.
Ressources et services pour les patients et les familles
La prise en charge efficace du trouble du spectre de l’alcoolisation fœtale (TSAF) va au-delà du diagnostic et nécessite un soutien coordonné, empathique et à long terme, adapté aux besoins uniques de chaque personne. Cela implique de considérer les étapes avant, pendant et après le diagnostic, y compris (mais sans s’y limiter) ce qui peut être fait lorsque les personnes sont sur liste d’attente, comment réduire la confusion et la fatigue liées à un processus émotionnellement exigeant pour les individus et les familles, et la planification collaborative des prochaines étapes après le diagnostic.
Cette page a pour objectif de guider les membres des équipes de diagnostic afin de fournir des soins coordonnés, axés sur les forces et tout au long de la vie, aux personnes vivant avec le TSAF.
Il est important de noter que, pour de nombreuses familles, les documents écrits seuls sont insuffisants, en particulier pour celles présentant une neurodivergence, une alphabétisation limitée ou des barrières linguistiques. À toutes les étapes, les approches doivent être relationnelles, centrées sur les forces et informées par le traumatisme, afin de préparer les familles à l’évaluation et au partage des résultats diagnostiques.
« Les documents imprimés ne sont qu’une chose de plus qu’ils doivent lire. Beaucoup de parents peuvent eux-mêmes être neurodivergents, et lire le matériel ne signifie pas qu’ils le comprennent. Ils ont besoin de relations humaines pour les soutenir et instaurer cette confiance. »
Créer un guide sur ce à quoi s’attendre avant, pendant et après le diagnostic
De nombreux proches aidants et individus peuvent se sentir dépassés par le processus de référence et d’évaluation. Ils peuvent se présenter aux rendez-vous en s’attendant à rencontrer de la résistance ou des complications. S’ils sont sur liste d’attente, ils peuvent craindre d’avoir été oubliés. Étant donné la grande quantité d’informations reçues lors des rendez-vous, ils peuvent avoir des difficultés à se souvenir de tous les détails abordés. Plus les mesures de protection et de soutien sont intégrées au processus, plus celui-ci sera confortable pour toutes les personnes impliquées.
Voici quelques ressources pouvant être offertes pour faciliter ce processus. Beaucoup de ressources devraient répéter les informations fournies lors des conversations et des rendez-vous, car chaque personne apprend et se souvient différemment.
Un guide complet pour les clients et les familles peut aider à standardiser les soins et à répondre aux questions en dehors des rendez-vous.
Dans votre guide pour les clients et les familles, vous pourriez inclure:
Informations générales sur le TSAF.
Points à considérer: ce qu’un diagnostic de TSAF peut apporter, réduire la stigmatisation liée à la consommation d’alcool pendant la grossesse, mettre en valeur les forces, quelles informations sur l’exposition prénatale à l’alcool (EPA) sont nécessaires, ce qui est requis pour le diagnostic et comment encourager et soutenir les individus et les familles concernant le diagnostic et les interventions. Par exemple, le guide « Je suis un proche aidant ! » (Anglais | Francais) fournit des informations et des ressources sur la prise en charge des enfants et adultes vivant avec le TSAF.
Divulgations et consentement.
Une explication en langage clair sur les informations qui seront utilisées, si elles seront communiquées ailleurs et pourquoi.
Le processus global de la clinique.
Un graphique ou une ligne du temps peut aider à présenter ces informations de manière différente, par exemple sous forme d’infographie (anglais). Décomposez le processus clinique, le but et les informations recueillies à chaque rendez-vous, ainsi que les plans de suivi après le diagnostic. Une chronologie prévue peut aider à clarifier un processus autrement confus.
- Chronologie du processus clinique
- Liste du personnel
- Objectif de chaque rendez-vous
- Plans de suivi après le diagnostic
- Pour les jeunes clients, envisagez une histoire sociale
Un calendrier de rendez-vous.
Fournissez les détails de chaque rendez-vous, y compris les heures, la durée prévue, les adresses, les professionnels rencontrés et l’objectif de chaque rendez-vous.
- Pensez aux soutiens possibles, comme des rappels de rendez-vous, une aide au transport ou un accompagnement pour se connecter en ligne.
Listes « À apporter ».
Les différents rendez-vous ont des attentes, durées et exigences variées. Créez une liste des documents, dossiers, pièces d’identité, médicaments, soutiens, nourriture, etc., nécessaires pour chaque rendez-vous. Envisagez de diviser les listes en « Ce qui est nécessaire » et « Ce qui peut être utile » pour encourager les individus et les familles à apporter des intervenants de soutien, des objets sensoriels ou d’autres éléments bénéfiques qui n’interfèrent pas avec l’évaluation ou le diagnostic. Si utile, incluez également une liste « À éviter ».
- Ce qui est nécessaire (par ex., documents, médicaments, etc.)
- Ce qui peut être utile (par ex., intervenants TSAF, nourriture pour le déjeuner, etc.)
- À éviter
Dossier « Pendant l’attente ».
Mettez en relation les personnes avec une expérience vécue, les soutiens communautaires et proposez des idées d’activités et de stratégies pendant l’attente (par ex., agences communautaires, groupes de soutien par les pairs, services de santé mentale et de toxicomanie, orientation précoce en psychiatrie, efforts pour déterminer une histoire familiale complète, etc.).
D’autres ressources sont disponibles dans la section Ressources pour les individus, les familles et les défenseurs.
Ressources et services pour les patients et les familles
Voici quelques ressources qui peuvent être fournies aux clients et aux familles pour aider à expliquer le diagnostic du TSAF.
- Guide du proche aidant sur le diagnostic (Anglais | Français). Ce guide est destiné aux proches aidants d’individus exposés à l’alcool de manière prénatale et qui vont être évalués pour le TSAF.
- Guide du proche aidant pour l’évaluation du TSAF du Piruqatigiit Resource Centre. (Anglais | Inuktitut (ᐃᓄᒃᑎᑐᑦ) | Français). Ce guide est destiné aux proches aidants d’individus exposés à l’alcool de manière prénatale et qui vont être évalués pour le TSAF ; il constitue un exemple de guide adapté à une clinique spécifique.
- FASD: A Whole Body Diagnosis. (Anglais, sous-titres français générés automatiquement disponibles). Un webinaire présenté par Myles Himmelreich, qui partage son expérience vécue et en cours, aux côtés de spécialistes cliniques du TSAF et d’un parent défenseur.
- Questions fréquemment posées – TSAF. (Anglais | Français). Une page en langage clair pour répondre aux questions sur le TSAF, déconstruire les idées reçues et aborder la prévention, le diagnostic et le TSAF tout au long de la vie.
- Discovering FASD Later in Life: Understanding and Embracing a Late Diagnosis. (Anglais, sous-titres français générés automatiquement disponibles) Nancy Lockwood interviewe Reinier deSmit au sujet de la réception d’un diagnostic de TSAF à l’âge de 56 ans dans cet enregistrement de webinaire.
- Comment expliquer un diagnostic de TSAF à votre enfant (Anglais). Une ressource destinée aux proches aidants pour les aider à expliquer un diagnostic de TSAF à leur enfant.
- TSAF: lignes directrices pour un diagnostic tout au long de la vie. (Anglais | Français). 2016. Les proches aidants et les personnes vivant avec le TSAF peuvent bénéficier de la lecture des Lignes directrices canadiennes pour le diagnostic, y compris le Résumé exécutif and Annexe.
Prise en charge et services après le diagnostic
Programmes spécifiques au TSAF.
Réseaux communautaires TSAF, groupes de soutien pour proches aidants, groupes de soutien par les pairs TSAF, ateliers de développement de compétences, services de counseling, programmes de logement, séances d’information/déjeuners-causeries, travailleurs de cas TSAF ou autres soutiens informés sur le TSAF.
Informations sur le financement.
Chaque province et territoire gère le financement des services pour personnes en situation de handicap différemment. Les sources de financement peuvent inclure celles destinées aux comorbidités (par ex., TDAH), aux pensions d’invalidité, à la santé mentale ou aux services aux personnes en situation de handicap.
Soutien à la défense des droits (advocacy).
Aide pour les proches aidants dans la complétion de formulaires, la rencontre avec les services de soutien, la formation ou le mentorat en matière de plaidoyer pour le TSAF. Soutiens pour dialoguer avec les écoles et les employeurs. Programmes de renforcement des capacités pour les proches aidants et les individus afin d’éviter l’épuisement lié au plaidoyer.
Soutiens en intervention.
Cela peut inclure les soins de santé et les considérations en santé alliée, les stratégies d’autorégulation, les outils sensoriels et les soutiens adaptés à l’âge (par ex., école vs emploi, transitions dans et hors des services de soins, etc.).
Solutions axées sur les forces.
Tout en tenant compte de leurs limites, quels programmes ou services peuvent être proposés pour amplifier leurs forces?
Les interventions, programmes et soutiens constituent l’essentiel de ce que beaucoup de personnes recherchent après l’évaluation. Voici quelques idées de soutiens à explorer pour créer un plan des prochaines étapes après le diagnostic adapté à votre région:
Ressources sur les interventions et les soutiens
De nombreuses ressources sont disponibles sur la page Interventions de CanFASD. Les clients peuvent également être orientés vers leur réseau TSAF local (une liste est disponible sur la page Voies de référence).
- Health Watch Table – FASD | Surrey Place. (Anglais). (2017). Un tableau de recommandations concernant les différentes considérations en matière de santé associées au TSAF.
- Une vie saine pour les individus ayant le TSAF 2.0. (Anglais | Français). (2024). Le document complet Une vie saine pour les individus ayant le TSAF, incluant des indications sur la façon d’utiliser le cadre et d’intégrer ses principes fondamentaux dans votre pratique.
- The “Dreamcatcher” Model of service delivery (Anglais | Français). Un document évolutif qui place les clients, la famille, la communauté et la culture au centre des services.
Ressources et services pour les patients et les familles
Les clients et les familles peuvent être dirigés vers les pages de CanFASD: Information pour les familles et Interventions tout au long de la vie. En complément de ces pages, voici d’autres ressources qui peuvent être fournies aux clients et aux familles concernant les interventions et les soutiens pour le TSAF.
- Safety Plan for Families and Caregivers (FASD). (Anglais | Français). (2020). Un guide expliquant comment les familles touchées par le TSAF peuvent se préparer à des situations difficiles et quoi faire en cas de crise éventuelle.
- Prendre soins d’enfants autochtones avec le TSAF. (Anglais | Français). (2021). Un guide destiné aux proches aidants sur la manière d’offrir la meilleure parentalité possible à l’enfant autochtone vivant avec le TSAF dont ils ont la charge.
- Mettre sur pied un groupe de soutien aux familles et proches aidants d’une personne avec un TSAF : Guide d’animation. (Anglais | Français). (2021). Une ressource pour aider les prestataires de services et les proches aidants TSAF à créer de nouveaux groupes de soutien ou à soutenir ceux déjà existants.
Des soutiens appropriés aident les personnes vivant avec le TSAF à mener une vie réussie et significative. Pour beaucoup, le diagnostic constitue la première étape pour accéder à ce type de services : les cliniques de diagnostic jouent un rôle essentiel en guidant les clients et leurs familles vers des soutiens adaptés et pertinents.
Centre d’apprentissage sur l’identification, l’évaluation et le diagnostic du trouble du spectre de l’alcoolisation fœtale
Bienvenue au Centre d’apprentissage sur l’identification, l’évaluation et le diagnostic du trouble du spectre de l’alcoolisation fœtale (TSAF) ! Ce centre propose un apprentissage flexible et autonome pour les professionnels de la santé et des disciplines connexes, à tous les niveaux d’expérience. Il comprend des formations, des webinaires et des lectures complémentaires pour développer les compétences essentielles dans la prise en charge du TSAF.
Formations et cours en ligne
Formation en ligne pour l’identification, l’évaluation et le diagnostic du TSAF
Fondation en Trouble du spectre de l’alcoolisation fœtale (TSAF) (Anglais | Français).
Ce programme en ligne sur le TSAF, basé sur Fetal Alcohol Spectrum Disorder : A Guideline for Diagnosis Across the Lifespan, a été conçu pour aider les professionnels à apprendre les processus et procédures, ainsi qu’à développer les compétences nécessaires pour être des membres efficaces d’une équipe diagnostique multidisciplinaire.
Formation en ligne sur l’identification de l’alcool et de la grossesse et le TSAF
Alcool et la grosesses | SOGC. (Anglais | Français). Ce cours en ligne résume les recommandations actuelles sur la consommation d’alcool pendant la grossesse et décrit les meilleures pratiques pour l’identification, l’intervention et le traitement.
Soins tenant compte des traumatismes et de la violence | SOGC. (Anglais | Français). Ce cours en ligne porte sur le traumatisme et explique comment appliquer les principes de soins informés par le traumatisme et la violence.
Trauma Training Initiative | Alberta Health Services. (Anglais | Français). Un programme de formation en deux parties conçu pour aider les professionnels à créer des environnements sûrs, compatissants et réactifs lorsqu’ils travaillent avec des personnes et des familles touchées par le traumatisme et la violence.
TSAF et traitement de la consommation de substances:
- Vers des soins informés sur le TSAF dans le traitement des troubles liés à l’usage de substances. (Anglais | Français). (2022). Pratiques actuelles pour soutenir les personnes vivant avec le trouble du spectre de l’alcoolisation fœtale (TSAF) qui suivent un traitement pour la consommation de substances.
- Vers des soins informés sur le TSAF dans le traitement des troubles liés à l’usage de substance. Version 2 : Adultes et jeunes (Anglais | Français). (2024). Une version enrichie du guide précédent, avec des informations mises à jour sur les pratiques informées par le TSAF et un accent supplémentaire sur les considérations développementales pour les jeunes vivant avec le TSAF.
Formation en ligne sur la gestion, les soutiens et les interventions pour le TSAF
Guide de ressources et de pratiques en santé mentale (Anglais). Une trousse à outils destinée aux conseillers/therapistes en santé mentale de première ligne, mentors en prévention, intervenants en situation de crise, prestataires de santé mentale communautaire et à toutes les personnes travaillant directement avec des individus vivant avec le TSAF.
Une vie saine pour les individus ayant le TSAF (Anglais | Français). (2024). Le document complet Une vie saine pour les individus ayant le TSAF, incluant des indications sur la manière d’utiliser le cadre et d’intégrer ses principes fondamentaux dans votre pratique.
Soutiens pendant la grossesse
- Un guide numérique aux programmes globaux. (Anglais | Français). (2023). Un guide numérique conçu pour soutenir la création et le maintien de programmes globaux destinés aux personnes enceintes et/ou en début de parentalité confrontées à des problèmes de consommation de substances ou à d’autres préoccupations.
D’autres formations sont disponible dans les cours en ligne de CanFASD.
Fondamentaux de l’identification et du diagnostic
Trouble du spectre de l’alcoolisation fœtale : lignes directrices pour un diagnostic tout au long de la vie. (Anglais | Français). Ces lignes directrices visent à aider les équipes multidisciplinaires à naviguer dans ce diagnostic complexe, afin d’améliorer les services de santé et de créer un impact positif sur la santé et le bien-être des enfants et des adultes vivant avec le TSAF tout au long de leur vie.
Approfondissement sur le diagnostic et l’organisation des cliniques de diagnostic
- FASD Assessment & Diagnostic Clinic Waitlist Toolkit. (Anglais). Disponible sur demande auprès des Rajani Diagnostic Clinic Training Services. Une trousse à outils conçue pour aider les cliniques à créer et gérer leurs listes d’attente.
- A Competency Framework for FASD Assessment and Diagnostic Clinics. (Anglais). Disponible sur demande auprès des Rajani Diagnostic Clinic Training Services. Un cadre destiné à guider les cliniciens et les membres de l’équipe, permettant aux cliniques d’évaluer leurs forces et leurs axes d’amélioration afin d’exceller dans l’évaluation et le diagnostic.
- Understanding FASD Diagnosis. (Anglais, sous-titres français générés automatiquement disponibles). 2022. Un webinaire explorant à quoi ressemble le diagnostic au Canada, incluant les modèles de cliniques, les membres des équipes et le déroulement du processus d’évaluation.
Apprentissage sur la stigmatisation et la communication
Lignes directrices pour écrire et parler au sujet du TSAF. (Anglais | Français). Mise à jour chaque année, ce document a pour but d’encourager la cohérence dans la manière dont nous parlons du TSAF et des enjeux qui y sont liés. Il présente les statistiques clés, les recherches émergentes, la façon d’aborder certains sujets et les meilleures pratiques concernant l’usage du langage.
Parler de TSAF. (Anglais | Français). Ce guide propose des mots ou expressions alternatifs pour parler du TSAF, dans le but de promouvoir la dignité des personnes vivant avec le TSAF et de leurs familles.
Stigmatisation structurelle liée à la santé mentale en soins de santé (Anglais | Francais). Un cours destiné à aider à identifier et comprendre la stigmatisation structurelle au sein de leurs organisations.
Apprentissage sur l’allaitement
La consommation d’alcool pendant l’allaitement. (Anglais | Français). (2016). Une référence de bureau sur la façon de réduire les effets négatifs de l’alcool tout en soutenant l’allaitement. Comprend un tableau indiquant le temps nécessaire pour que l’alcool soit éliminé du lait maternel selon le poids de la mère.
CanFASD Issue Paper: Alcohol and Breastfeeding. (Anglais). Un document thématique de CanFASD résumant les connaissances actuelles sur l’alcool et l’allaitement, incluant la lactation et la santé de l’enfant.


![PROCESSUS DE LA CLINIQUE DU TROUBLE DU SPECTRE DE L’ALCOOLISATION FOETALE (1)[63]](https://canfasd.ca/wp-content/uploads/2026/04/PROCESSUS-DE-LA-CLINIQUE-DU-TROUBLE-DU-SPECTRE-DE-LALCOOLISATION-FOETALE-163.jpg)